Вы здесь
4.2. Судебно-медицинская оценка повреждений ЦНС ПсНС при заболеваниях с типичной клинико-морфологической картиной и насильственных травмах у детей первого года жизни
Для сравнительного анализа патоморфологических изменений в ЦНС и ПсНС с родовыми повреждениями, были сформированы 2-ве группы наблюдений из 108 умерших дома и в стационаре детей первого года жизни.
1-я группа - 76 аутопсий, с диагностированными различными заболеваниями, имеющими характерную клинику и морфологию.
2-я группа - 32 судебно-медицинских экспертизы с зарегистрированной насильственной смертью от черепно-мозговой травмы, механической асфиксии и других насильственных травм травм.
Возрастные подгруппы были сформированы аналогично группе с родовыми повреждениями нервной системы.
Распределение 1-й группы наблюдений по нозологическим формам представлены в табл. 10.
Таблица 10 Нозологическая характеристика случаев смерти детей в зависимости от возраста.
| Нозология | До 1 мес. | 1-до 3 мес. | 3- до 6 мес. | 6 – до 9 мес. | 9- до 12 мес. | итого |
| Острые вирусные инфекции | 1 | 2 | 4 | 3 | 1 | 11 |
| Острые бактериальные инфекции | 2 | 3 | 9 | 3 | - | 17 |
| Врожденные инфекции | 5 | 2 | 2 | - | - | 9 |
| Врожденные заболевания и пороки развития жизненно важных органов. | 8 | 11 | 10 | 8 | 2 | 39 |
| Всего | 16 | 18 | 25 | 14 | 3 | 76 |
Исследования показали, что 28 (36,8%) детей умерли в результате развития острых вирусных и бактериальных инфекция, 9 (11,8%) детей – в результате прогрессирования внутриутробных инфекций с преимущественно полиорганным поражением. В 39 (51,3%) случаях диагностированы различные врожденные заболевания и пороки развития (рис. 52).
Во всех случаях проводилось иммунофлюоресцентное исследование органов дыхания на 14 типов респираторных вирусов, вирус герпеса, корона-вирус,. При кишечных инфекциях проводилось регламентированное бактериологическое исследование на патогенную микрофлору кишечника и дополнительно - иммунофлюоресцентное исследование на РОТА-вирус.
Морфологические маркеры сочетанной черепно-спинальной родовой травмы в 1-й группе аутопсий не были обнаружены. В большинстве наблюдений выявлялся периваскулярный и перицеллюлярный отек головного мозга, дистрофические изменения и некробиотические изменения нейронов, обусловленные основным заболеванием.
В 7 случаях 1-й группы была выявлена патология нервной системы. Из них в 3-х наблюдениях имели место гнойный менингоэнцефалит, опухоль головного мозга, генерализованная герпетическая инфекция, последняя. сопровождалась менингоэнцефалитом и ганглиолитом системы блуждающего нерва. В 2-х наблюдениях выявлен изолированный герпетический ганглиолит с поражением синокаротидных ганглиев, осложненный острой дыхательной недостаточностью. В одной экспертизе смерть ребенка наступила от РОТА-вирусного субтотального энтероколита, который сочетался с герпетическим ганглиолитом яремных ганглиев. Смерть данного ребенка наступила внезапно, при хорошем самочувствии, мы приводим его в качестве примера.
Экспертиза трупа № 338 от 23 января 2008. Ребенок П. 21.06.2007 г/р. Из истории развития ребенка: от 2 беременности. Угроза выкидыша в 5-4 недель, 16 недель, 32 недели, анемия во время беременности. Роды срочные в 39-40 недель, масса при рождении 3050 грамм, рост 50 см. При первичном патронаже диагноз: церебральная ишемия 1 ст., с-м возбуждения, ишемия миокарда, хроническая гипоксия плода. Жалобы на срыгивания. 14.12.07 жалобы на насморк, повышение температуры до 37,4°, малопродуктивный кашель. Болен с 11.12.07, ребенок временно проживал у бабушки по другому адресу. Диагноз: ОРВИ. 17.12. вызов – температура 37.4, рвота после кашля, страдает самочувствие, в кале не переваренные кусочки пищи, жидкий стул дл 4-х раз. 19.12 жалоб мама на момент осмотра не предъявляла. Кашель редкий, самочувствие ближе к удовлетворительному, активный, спал спокойно, аппетит не нарушен. Свободно дышит носом. Кожные покровы и видимые слизистые чистые. 27.12.07 вызов, у ребенка вновь повышение температуры до 37,2-37,4°, появилась вечером 26.12.07. 29.12.07 жалоб нет, температура не повышалась, самочувствие удовлетворительное, активный, аппетит не нарушен. На осмотре 10.01. вес ребенка 7235 гр. 11.01.08 и 14.01.08 патронаж м/с после прививки АКДС. Со слов мамы 10.01.08 температура вечером поднималась до 37,6°. На месте инъекции без особенностей. 20.01.08 мама нашла ребенка мертвым в кроватке, он лежал на спине в обычной позе. Труп ребенка массой 6700 г. Макроскопически - картина выраженного эксикоза, с сухостью серозных оболочек и густым состоянием крови в сосудах. Тонкий кишечник пустой, спавшийся со следами прозрачной жидкости. Ярко-желтого цвета кашицеобразные каловые массы только в нижних отделах толстой кишки, начиная с середины поперечно-ободочной кишки. Тимомегалия. При иммунофлюоресцентном исследовании со специфическими сыворотками обнаружены антигены вирусов: парагрипп 2, при исследовании на определение антигена ротавирусов методом ИФА в толстом и тонком кишечнике результат положительный. После гистологического исследования выставлен судебно-медицинский диагноз: Ротавирусный катарально-десквамативный энтероколит (в энтероцитах выявлен антиген ротавируса) Фоновые: иммунодефицитное состояние – гиперплазия (50 гр. при норме 12 гр.) вилочковой железы с гипоплазией лимфоидной ткани Т-зон иммунокомпетентных органов, гипоплазией лимфоидных фолликулов кишечника. Цитомегалический сиалоаденит, мелкоочаговый цитомегалический альвеолит. Катаральный фарингит, ляринготрахеобронхит (иммунологически парагрипп 2 типа). Перинатальное поражение нервной системы: ганглиолит ганглиев системы блуждающего нерва с некрозом отдельных ганглиоцитов и клеточным полиморфизмом; частичное выпадение с микроглиальной пролиферацией нейронов передних рогов шейного утолщения спинного мозга с хроматолизом нейронов задних рогов. Осложнения: острое нарушение электролитного баланса вследствие эксикоза (потеря массы тела 535 гр.- 7,4 % массы тела), гипогликемия (глюкоза в крови 2,83 ммоль/л.).
ВЫВОДЫ: Смерть наступила в результате заболевания – острой кишечной инфекции, возбудителем которой явился ротавирус (выявлен иммунологически). Заболевание осложнилось ускоренной эвакуацией содержимого желудка и кишечника (19.01.08 в 21 час 180,0 гр. смеси, 20.01. около 6 часов утра обнаружен мертвым, при экспертизе только в дистальных отделах толстой кишки обнаружено содержимое) с массивной потерей жидкости (потеря массы тела 7,4%), с развитием эксикоза, гиповолемии, гипогликемии и острым нарушением проницаемости сосудистых стенок и электролитного баланса, что обусловило внезапную смерть. Бессимптомному развитию заболевания способствовали: иммунодефицитное состояние с выраженной гиперплазией вилочковой железы; наличие вялотекущих инфекций – цитомегалии с поражением слюнных желез и отдельных альвеол легких, парагриппозного (подтвержденного иммунологически) катарального воспаления в воздухо-проводящих путях; перинатальное поражение нервной системы с поражением спинного мозга и ганглиев системы блуждающего нерва.
В одном случае диагностирован синдром Целена–Геллерстедта с тотальным поражением периферической нервной системы и в том числе ганглиев системы блуждающего нерва.
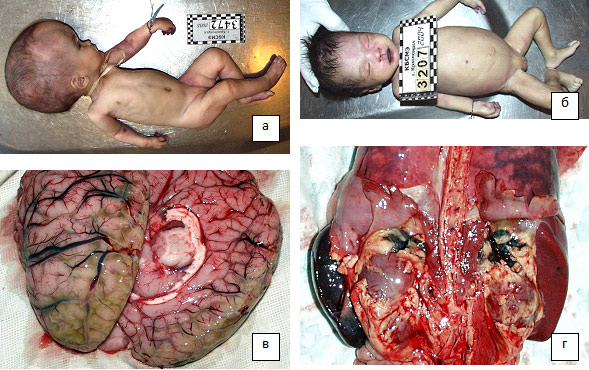
Рис. 52. Случаи домашней смерти с типичной клинико-морфологической картиной: а) ребенок 3-х месяцев, внутренняя гидроцефалия в результате врожденного токсоплазмозного менингоэнцефалита; б) ребенок 5 месяцев, болезнь Дауна, врожденный порок сердца; в) ребенок 5 месяцев, гнойный менингит, менингококкцемия; г) ребенок 4 месяцев, апоплексия надпочечников, менингококкцемия.
При проведении исследований 2-й группы произведено 32 экспертизы трупов детей первого года жизни с различными видами травм (табл. 11).
Таблица 11 Характеристика причин насильственной смерти детей грудного возраста.
| Вид травмы | До 1 мес. | 1 - до 3 мес. | 3 - до 6 мес. | 6 – до 9 мес. | 9 - до 12 мес. | Итого |
| Механическая асфиксия. | 2 | 1 | 2 | 1 | 1 | 7 |
| Черепно-мозговая травма и сочетанная травма тела. | 3 | 5 | 6 | 4 | 3 | 21 |
| Ожоговая травма | 1 | 1 | 1 | - | 1 | 4 |
| Всего | 6 | 7 | 9 | 5 | 5 | 32 |
Исследования показали, что 7 детей умерли в результате механической асфиксии из них 2 случая утопления в воде, 5 наблюдений механической асфиксии от сдавления шеи. У 21 ребенка диагностированы черепно-мозговые и сочетанные закрытые травмы груди и живота, возникшие от воздействия твердых тупых предметов. Часть травм были черепно-спинальными, которые у 6 детей возникли при падении с большой высоты. В результате развития ожоговой болезни умерло 4 ребенка (рис. 53).
При исследовании случаев смерти от насильственной травмы отмечали повреждения мягких тканей в месте первичного воздействия травмирующего предмета, повреждения костей черепа, связочного аппарата шейно-затылочной области, грудного отдела позвоночного столба, мягких тканях яремных отверстий и др.
При исследовании головного мозга фиксировали уровень повреждений: мезэнцефальный, диэнцефальный, смешанный, отмечали их массивность. Исследовался спинной мозг, его оболочки, связки позвоночного столба.
У детей с черепно-мозговой травмой выявлялись все три типа повреждения головного мозга. Участки ушиба мозга в виде пятнистых и ограниченно диффузных кровоизлияний всегда соответствовали прогибанию костей черепа в области ударных воздействий и кавитационным противоударным повреждениям головного мозга по оси действия травмирующих сил. При падении с высоты повреждения спинного мозга были локальными и, соответствовали переломам позвоночного столба.
Нами проведена судебно-медицинская оценка совокупности, локализации и механизма образования повреждений ЦНС и ПсНС при родовой травме детей первого года жизни по сравнению с патоморфологией ЦНС и ПсНС при заболеваниях с характерной клиникой (Группа №1) и травмах насильственного происхождения (Группа № 2).
Сравнительная характеристика родовых и насильственных повреждений нервной системы представлена в табл. 12.
Таблица 12 Сравнительная характеристика повреждений ЦНС и ПсНС у детей первого года жизни.
| № пп | Вид повреждения | Дети с родовой травмой | Группа № 1 | Группа № 2 |
| 1 | Повреждения твердой мозговой оболочки области стока пазух. | 100 | - | 3 |
| 2 | Деформация позвоночного столба и кровоизлияния в межсуставные связки шейного отдела. | 100 | - | 7 |
| 3 | Повреждения позвоночных артерий. | 100 | - | - |
| 4 | Гипоксические или травматические повреждения вещества спинного мозга. | 100 | - | - |
| 5 | Интрадуральные кровоизлияния и надрывы перегородочных частей ТМО | 100 | - | 11 |
| 6 | Сохранение конфигурации головы. | 63 | - | 3 |
| 7 | Кефалогематома в области «проводной точки». | 48 | - | - |
| 8 | Кровоизлияния в переднюю и заднюю атлантозатылочные мембраны. | 39 | - | 4 |
| 9 | Кровоизлияния в коже и под апоневрозом волосистой части головы в области «проводной точки» родов. | 34 | - | - |
| 10 | Переломы и трещины в краях синхондрозов основания черепа. | 53 | - | 4 |
| 11 | Кровоизлияния в мягкие ткани яремных отверстий | 27 | - | 4 |
| 12 | Патологические изменения в яремных ганглиях. | 45 | 5 | - |
| 13 | Очаговые повреждения вещества всех отделов головного мозга, в том числе и локальные повреждения вещества субэпендимной зоны продолговатого мозга. | 29 | 3 | 10 |
| 14 | Локальные повреждения вещества субэпендимной зоны продолговатого мозга. | 20 | - | 3 |
| 15 | Локальные повреждения вещества субэпендимной зоны головного мозга. | 20 | - | 1 |
| 16 | Локальные эпидуральные кровоизлияния в позвоночном канале. | 10 | - | - |
| 17 | Локальные повреждения только мягких оболочек и вещества коры головного мозга. | 7 | - | 1 |
| 18 | Переломы костей свода черепа. | 3 | - | - |
| 19 | Проведено аутопсий. | 100 | 76 | 32 |
Из таблицы и диаграммы следует, что при заболеваниях с типичной клинико-морфологической картиной не обнаружено организованных повреждений нервной системы, обусловленных действием на плод механических сил в родах.
При травмах иного происхождения, в исследованных случаях, повреждения ЦНС и ПсНС полностью соответствовали механизму травмы и так же не обнаружено организованных повреждений нервной системы, обусловленных действием на плод механических сил в родах.
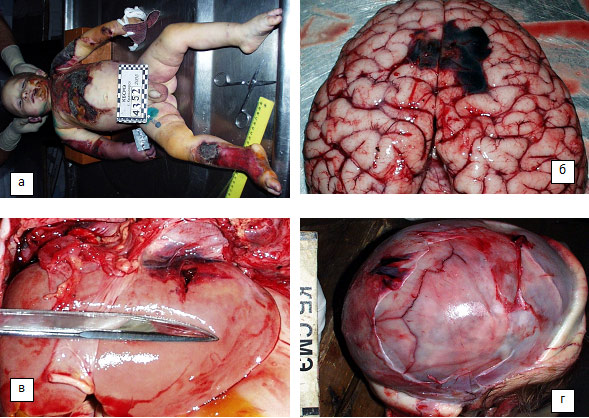
Рис.53. Экспертизы детей при различных травмах: а) ребенок 11- месяцев, термические ожоги пламенем; б) ребенок 10 мес., отграничено диффузное кровоизлияние в теменных долях; в) ребенок 3-ри месяца, тупая травма живота с разрывом печени; г) ребенок 9 мес., многооскольчатый перелом костей свода черепа, множественные ударные воздействия.
Читать далее раздел "ГЛАВА 5 Обсуждение полученных результатов"⇒

